 Este livro do Palacios et al. sobre ressonância magnética da ATM foi um dos que mais consultei na época da minha monografia (que foi sobre técnicas de imagem em ATM), quando ainda era um estudante de graduação de odontologia. O livro é de 1990 e ainda assim traz uma série de coisas interessantes, dentre elas, a classificação de desordens temporomandibulares de Bell, baseada nas publicações de Weldon Bell de 1979 que foi revisado em 1986 (pág. 12). Essa classificação influenciou as diretrizes anunciadas na ADA President´s Conference em 1982, que levou à adoção definitiva do termo DTM (TMD em inglês).
Este livro do Palacios et al. sobre ressonância magnética da ATM foi um dos que mais consultei na época da minha monografia (que foi sobre técnicas de imagem em ATM), quando ainda era um estudante de graduação de odontologia. O livro é de 1990 e ainda assim traz uma série de coisas interessantes, dentre elas, a classificação de desordens temporomandibulares de Bell, baseada nas publicações de Weldon Bell de 1979 que foi revisado em 1986 (pág. 12). Essa classificação influenciou as diretrizes anunciadas na ADA President´s Conference em 1982, que levou à adoção definitiva do termo DTM (TMD em inglês).
Mas onde está a curiosidade?
Ora, em 1990, quando da publicação desse livro, essa classificação já era amplamente divulgada e recomendada para o diagnóstico diferencial das desordens da ATM. Agora, convido aos colegas dentistas militantes da área e demais internautas que se interessam pelo tema a refletir sobre alguns pontos.
A) Observem atentamente a classificação. Pressupondo sempre uma boa anamnese e exame clínico, como proceder diagnóstico diferencial sem exames apropriados ?
B) Imaginem que um dentista suspeita, após anamnese e exame físico, que o paciente possui uma lesão óssea condilar, como ele procede o diagnóstico diferencial entre os itens 3 (c), 4 (a,b,c) e 5 (c)?
C) Como ele diferenciaria as subclasses do item 6? E do ítem 7?
Difícil pensar em diagnóstico diferencial sem exames apropriados….
Agora, pensemos, o RDC-TMD (agora só “DC-TMD” a classificação mais popular em algumas escolas), que ignora basicamente os itens 3, 4, 5, partes do item 6 e 7, com algumas modificações e agrupamentos entre eles. Isso implica sérios problemas, pois se desde 1979 que essa classificação é conhecida, se desde 1990 ela é amplamente divulgada e o RDC-TMD só aparece em 1992, como é que alguns profissionais querem fazer diagnóstico diferencial baseado apenas em um questionário padronizado de anamnese e exame clínico? A resposta é simples: NÃO DÁ!!!
É por isso que existem tantos trabalhos mostrando a falta de congruência entre o RDC-TMD e o diagnóstico diferencial do paciente, por exemplo:
“Em quase 90% dos pacientes, no entanto, o exame clínico não suporta o diagnóstico de DJD (…). Isto levanta algumas dúvidas sobre a eficácia do exame clínico de acordo com o RDC / TMD”
Winocur E, Reiter S, Krichmer M, Kaffe I.
Classifying degenerative joint disease by the RDC/TMD and by panoramic imaging: a retrospective analysis.
J Oral Rehabil. 2010 Mar;37(3):171-7. Epub 2009 Dec 1.
Os profissionais adotaram o RDC / TMD acreditando que seu uso clínico para de diagnóstico das DTM já era suportado por evidências científicas, mas a sua aplicação não é indicada em ambientes clínicos.
Steenks MH, de Wijer A.
Validity of the Research Diagnostic Criteria for Temporomandibular Disorders Axis I in clinical and research settings. J Orofac Pain. 2009 Winter;23(1):9-16; discussion 17-27.
Pior… É pensar em trabalhos científicos com mais de mil pacientes como o famoso OPPERA, nos quais os pacientes foram “diagnosticados” com base apenas em um questionário… Agrupando as condições patológicas diferentes como se elas fossem iguais, por exemplo, osteoartrites não são todas iguais e teriam de ser diferenciadas entre o itens 3 (c), 4 (a,b,c) e 5 (c) dessa classificação de 1990.
Já outros trabalhos testam tratamentos, mas…. aplicam esses tratamentos para doenças distintas que estão erroneamente agrupadas na mesma categoria?
Olho para essa classificação de Bell e penso como poderia um estudo como o OPPERA diferenciar todas essas categorias sem uma ressonância, tomografia, sorologia, etc. Não me admira que nunca chegam a uma conclusão decente após um gasto de U$ 16 milhões… Sim, pasmem, essa foi a verba liberada pelo NIH (instituto Nacional de Saúde dos EUA) para a pesquisa do OPPERA!!! Me pergunto onde foi gasto toda essa verba… Em questionários? Está bom, vou fingir que acredito.
Talvez tenha sido muito conveniente para certos grupos “ignorar” esse tipo de diagnóstico diferencial, pois aí puderam fazer esse tipo de trabalho “científico” (bastante rentável, diga-se de passagem).
Mas como o mundo dá voltas, a própria resolução da AADR de 2012 já vem novamente tendo que abrir mão desse petisco, opa, digo nicho. Afinal, ela afirma com todas as letras:
” (…) o diagnóstico diferencial deve ser feito baseado na anamnese, exame clínico e também nos exames de imagem, testes de laboratório e outros recursos, quando necessário, para a diferenciação de processos patológicos da mesma forma que a medicina utiliza para a avaliação de condições ortopédicas, reumáticas e desordens neurológicas similares.”
Deixo aqui aos colegas da área, algumas perguntas para reflexão:
Podemos seguir diagnosticando pacientes baseado nos três grupos do RDC?
Podemos acreditar em pesquisas que classificam pacientes sem diagnóstico diferencial?
Podemos basear nossos tratamentos em supostas evidências de ditas “pesquisas”?




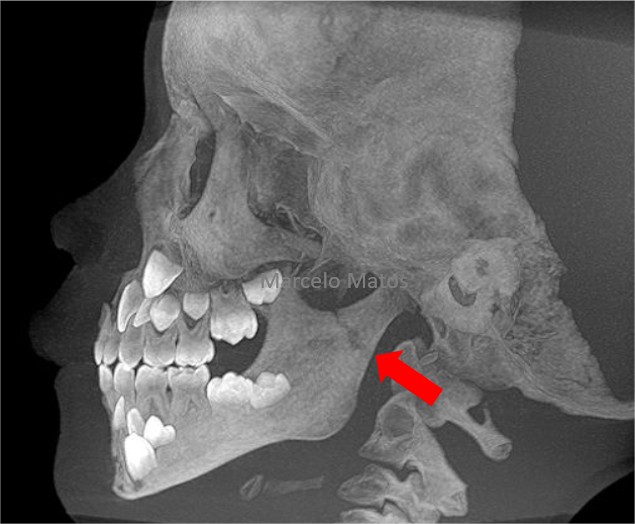


Prezado dr.,
tenho estalos ao abrir e fechar a boca ha muito tempo, mas nunca investiguei a fundo. ja usei aparelho para alinhar os dentes, mas o problema persistiu e fora os estalos, nunca senti dor nenhuma ou qq outro incomodo. Hj, em procedimento clínico no dentista para colocar porcelana num dente quebrado, acho q abri muito a boca, o fato é que sofri dois luxamentos, um após o outro. O dentista conseguiu colocar a mandíbula no lugar e marcou nova consulta para investigar o problema na semana que vem. Fiquei traumatizada, será que agora isso vai acontecer outras vezes? Minha mãe tem artrite reumatóide e eu nunca investiguei mas acho que tenho propensão, pois tenho duas protrusões na coluna cervical, o que me causa muita dor no pescoço e ombros. Faco RPG, será que os problemas estão interligados? O que devo fazer, devo procurar um médico, ou o profissional indicado é mesmo o dentista, pois um neurologista acompanha a cervical mas nunca relacionou com ATM.
Obrigada, e parabéns por seu brilhantismo em assunto tão complexo!
abçs
Flávia, é bem possível que estejam interligados.
Do ponto de vista da ATM, quando a articulação é forçada a alguma posição inapropriada, certos reflexos neurológicos podem desencadear a contração de alguns músculos que resultam no deslocamento (luxação). É por isso que muitas vezes a mandíbula é recolocada no lugar mas volta a luxar repentinamente, pois tais músculos ainda estãoem espasmo, em função de tal reflexo.
O que precisa ser feito é uma investigação para saber como e por quê esses reflexos estão alterados. Geralmente há danos estruturais articulares ou alterações posturais da mandíbula e sim, esses danos podem ter relação com os demais problemas.
Procure um dentista com formação em patologia da ATM.
Atenciosamente,
Marcelo Matos